Вирус папилломы человека
Папилломавирусная инфекция: профилактика, диагностика, лечение.
Вирус папилломы человека (ВПЧ) является инфекционным агентом, около 35 типов которого вызывают поражения покровного эпителия и слизистых оболочек половых органов. На сегодняшний день ВПЧ-инфекция является одной из наиболее распространенных и важных ИППП, которой инфицирована большая часть сексуально активного населения планеты. Эпидемиологические и вирусологические исследования подтверждают, что по крайней мере 95% всех плоско клеточных раков шейки матки содержат ДНК ВПЧ. Максимум заражения ВПЧ-инфекцией приходится на возраст 18—25 лет и снижается после 30 лет, когда существенно возрастает частота дисплазий и рака шейки матки, пик которого приходится на 45 лет.
Исторические аспекты
Генитальные бородавки известны с давних времен. Первые их описания датированы I в. до н. э. Вирусная природа вульгарных и генитальных бородавок была доказана в первом десятилетии XX в., а в 30-е годы был установлен онкогенный потенциал кроличьего папилломавируса (CRPV). Впервые о половом пути передачи ВПЧ-инфекции сообщили в 1954 г. Т. J. Barrett и соавт. в 1954 г., наблюдавшие 64 женщин, у которых генитальные бородавки развились через 4-6 нед. после возвращения из Дальнего Востока их мужей, недавно страдавших генитальными бородавками и имевших половые контакты с местными женщинами. Позже роль половой передачи ВИЧ-инфекции была доказана другими исследователями, а также подтверждена редкостью обнаружения ВПЧ-инфекции у женщин, не живших половой жизнью, и повышением ее частоты с каждым новым половым партнером: ДНК ВПЧ в образцах из цервикального канала и влагалища была выявлена у 3 % женщин, не живших половой жизнью, у 7% — живших с 1 мужчиной, у 33% — с 2 — 4, у 53% — с 5 и более половыми партнерами. Подобная зависимость была прослежена и в отношении мужчин. Первый же (8-кратный за почти 20-летний период) рост частоты регистрации остроконечных кондилом в США в конце 70-х годов совпал как с существенным повышением сексуальной активности молодежи, так и с резким ростом заболеваемости другими ИППП. С внедрением в практику методов идентификации ДНК ВПЧ оказалось, что остроконечные кондиломы в развитых странах встречаются не реже гонореи и в 3 раза чаще, чем генитальный герпес.
Первые описания цитологических проявлений цервикальной ВПЧ-инфекции были сделаны в 1956 г. В 70-е годы генетическую гетерогенность ВПЧ удалось продемонстрировать с использованием техники молекулярной гибридизации. В 80—90-х годах с помощью эпидемиологических и молекулярно-биологических методов исследования была установлена четкая связь отдельных типов ВПЧ с развитием большинства раков аногенитальной области, а рак шейки матки отнесен к заболеваниям, передаваемым половым путем, что отражено в Пресс-релизе ВОЗ (1996).
Заболеваемость и смертность от рака шейки матки
В настоящее время наблюдается рост онкологической заболеваемости у населения земного шара. Несмотря на доступность диагностического обследования, рак шейки матки занимает второе место в мире среди злокачественных опухолей репродуктивных органов у женщин и уступает только раку молочной железы.
Ежегодно в мире диагностируется около 470 тысяч новых случаев рака шейки матки, что составляет 14,2% от всех злокачественных новообразований у женщин.
Рак шейки матки (РШМ) является значимой проблемой и для здравоохранения Российской Федерации.
На его долю приходится около 5% от всех злокачественных опухолей и 31% от злокачественных новообразований женских половых органов.
В России ежегодно от РШМ погибает около 7900 женщин и диагностируется 12300 новых случаев заболеваний. Стандартизованный показатель заболеваемости на 100000 женщин равен 15,2 (2002 г.) и остается стабильным на протяжении последних десятилетий.
Как ив Российской Федерации, в Московской области отмечается рост частоты онкологической патологии. За последние 10 лет в Подмосковье число ежегодно регистрируемых больных злокачественными опухолями возросло на 12,1% и превысило в 2007 году 22 тысяч человек, из них более 12 тысяч - женщины.
Рак шейки матки занял второе место в структуре онкологической заболеваемости женского населения Московской области в возрастных группах 15 - 49 лет и третье - в структуре соответствующей смертности. Прирост с 2002 по 2007 год составил 20,3%. Стандартизованный показатель заболеваемости злокачественными новообразованиями шейки матки, по данным 2007 года, составил 11,7 на 100 тыс. женского населения.
К сожалению, в нашей стране наблюдается негативная тенденция роста заболеваемости раком шейки матки среди женщин репродуктивного возраста, особенно в группе женщин до 29 лет. Прирост этого показателя с 1993 по 2002 составил 150% (по данным В.И. Чиссова, В.В. Старинского, 2005). Как причина смерти женщин моложе 30 лет рак шейки матки составляет 8,5%. Следует отметить, что РШМ занимает первое место по количеству сокращенных лет жизни (примерно на 24 года).
Косвенным следствием РШМ является снижение рождаемости и ухудшение демографической ситуации.
Если учесть, что из всего числа заболевших около половины находится в репродуктивном возрасте, то профилактику РШМ у женщин в условиях демографического кризиса целесообразно рассматривать не только как медицинскую проблему, но и как один из путей сохранения и развития человеческих ресурсов страны.
Одновременно с ростом заболеваемости, отмечается рост смертности онкологических больных. Средний показатель смертности от рака шейки матки в МО за 2002-2006 годы составил 343 случая ежегодно, что превышает средний показатель смертности по Российской Федерации, рассчитанный на основе методики ВОЗ, на 19,5%.
Эпидемиология заболеваемости раком шейки матки повторяет эпидемиологию папилломавирусной инфекции (ПВИ). Основным этиологическим агентом РШМ является вирус папилломы человека (ВПЧ), что было подтверждено как эпидемиологическими, так и молекулярно-биологическими исследованиями. ВПЧ является также причиной дистрофических и злокачественных заболеваний вульвы и влагалища у женщин и полового члена у мужчин (Козаченко В.П., 2001).
Папилломавирусная инфекция гениталий относится к инфекциям, передавающимся половым путем (ИППП). За последнее десятилетие количество инфицированных больных, по данным Всемирной организации здравоохранения (ВОЗ, 2004), увеличилось более чем в 10 раз и составляет 23,5% населения (Кулаков В.И., 2000). По распространенности папилломавирусная инфекция занимает первое место среди инфекций, возбудители которых передаются половым путем.
По данным исследований, проведенных в России, признаки ПВИ выявляются у 15-34,4% женщин общей популяции и у 44,9% пациенток, посещающих гинекологическую клинику при подозрении на наличие ИППП (Александрова Ю.Н., Лыщев А.А., Сафронникова Н.Р., 2000, Коломиец Л.А., Уразова Л.Н., 2002, Syrjenen S., Shabalova L, Petrovichev N. et al 2003.) По данным выборочных исследований, показатель заболеваемости генитальным кондиломатозом в некоторых регионах России достигает 120-150 на 100 000 населения.
Субклинические формы инфекции в США обнаружены у 20 млн. человек (15% популяции), из которых 75% заражены ВПЧ высокоонкогенного риска.
Этиология
Папилломавирусы поражают широкий спектр позвоночных и относятся к роду. А семейства паповавирусов (Papovaviridae). Вирионы не имеют оболочки, диаметр их равен 50-55 нм. Капсид имеет форму икосаэдра и состоит из 72 капсомеров. Геном представлен двуспиральной, кольцевидно скрученной ДНК, включает около 8000 пар оснований и кодирует всего 8 открытых рамок считывания. В процессе репликационного цикла геном вируса экспрессирует от 8 до 10 белковых продуктов. Ранние белки {early} контролируют репликацию вируса, транскрипцию и клеточную трансформацию; в частности, за онкогенные свойства вируса ответственны онкобелки Е6 и Е7. Поздние гены (late) L1 и 12 кодируют структурные белки вириона. Гены Е6 и Е7 всегда выявляются в опухолевых клетках зараженных ВПЧ, в то время как другие фрагменты вирусного генома могут быть утеряны в процессе его длительной персистенции.
В инфицированных клетках на начальных стадиях вирусный генетический материал персистирует в эписомальной форме, и клетка способна продуцировать вирусные частицы. На более поздних стадиях вирусный геном интегрирует в клеточный, и способность к репродукции вируса утрачивается. Интеграция вирусной ДНК в клеточную может индуцировать несколько важных событий. Во-первых, она часто сопровождается потерей вирусного материала, но с обязательным сохранением генов Е6 и Е7; во-вторых, независимо от делеций вирусный геном в интегрированной форме не способен к полной репликации; в-третьих, индуцируется нестабильность клеточного генома. Так, показано, что в канцерогенез рака шейки матки вовлечены определенные участки хромосом, что указывает на множественность генетических нарушений в опухолевой клетке. При интеграции вирусного генома в клеточный сохраняется транскрипция вирусных генов, прежде всего Е6 и Е7, а также активируется транскрипция некоторых клеточных генов. Следует отметить, что в различных опухолях могут отличаться спектры синтезируемых РНК, что указывает на разнообразие генетических механизмов, вовлеченных в процесс канцерогенеза, обусловленного ВПЧ.
Белки Е6 и Е7 могут взаимодействовать с белками-супрессорами опухолевого роста, которые играют ключевую роль в процессах регуляции клеточного деления. Так, продукт гена Е6 способен взаимодействовать с белком гена р53, а Е7 — с Rbl05, и они инактивируют их функцию. Кроме того, указанные гены влияют на некоторые циклины, являющиеся регуляторами клеточного цикла, а также на один из ферментов, участвующих в репарации (исправлении ошибок при синтезе ДНК).
Итак, выделим этапы инфекционного процесса:
- Первичная инфекция (ИППП).
- Персистенция вирусного генома в эписомальной форме с продукцией вирусных частиц.
- Поликлональная интеграция вирусной ДНК в клеточный геном.
- Индукция мутаций в клеточной ДНК, вызывающая нестабильность генома.
- Селекция клона клеток с мутантной ДНК, содержащей интегрированную вирусную ДНК.
- Активное размножение данного клона клеток и рост опухоли.
Исследование активности теломеразы в цервикальных соскобах (как биологического маркера неоплазий рака шейки матки) показало, что частота выявления активности в замороженных образцах коррелировала со степенью тяжести цервикальных поражений. Активность теломеразы не была выявлена в 14 соскобах, не содержащих онкогенные ВПЧ, и чаще всего обнаруживалась в цервикальных поражениях высокой степени тяжести.
Внутривидовая классификация ВПЧ основана на различии нуклеотидных последовательностей генома вируса. Считается, что нуклеотидная гомология ниже 90% разделяет вирусы на новые типы, от 90 до98% — на подтипы.
При этом по степени онкогенного риска выделяют подгруппы ВПЧ «низкой степени», «средней степени» и «высокой степени» (16,18,31,33).
Патогенез
ВПЧ инфицирует пролиферирующие эпителиальные клетки базального слоя эпителия и отличается высоким тропизмом именно к этому типу клеток. Инфицирование эпидермиса происходит через микроповреждения (механические, бактериальные и др.), когда глубина их достигает базального слоя эпидермиса. Достаточно единичных вирусных частиц, чтобы вызвать инфекционный процесс. Репликация ДНК ВПЧ происходит только в клетках базального слоя, а в клетках других слоев вирусные частицы лишь персистируют. Папилломатозные разрастания формируются в роговом слое в локусах максимальной репродукции вируса. Из этого следует, что методы лечения, направленные на удаление поверхностного слоя эпидермиса без санации клеток базального слоя, неэффективны и сопровождаются рецидивом заболевания.
Итак, проникая через микротравмы, ВПЧ инфицирует стволовые клетки базального слоя — возникает постоянный источник инфицирования эпителиальных клеток, проходящих затем последовательные стадии дифференцировки с персистирующим репликативно неактивным вирусом.
После инфицирования ВПЧ в клетках эпидермиса нарушается нормальный процесс дифференцировки, особенно это касается клеток шиповатого слоя, в котором наблюдается клональная экспансия инфицированных ВПЧ клеток базального слоя, прошедших только первичную стадию дифференцировки. Эта клональная экспансия связана с их трансформацией и последующей малигнизацией. Трансформация и малигнизация клеток эпидермиса контролируется генами ВПЧ, кодирующими ранние белки Е6 и Е7. При этом морфологически наблюдается деформация внутренних слоев эпидермиса и общее утолщение кожи. По результатам детальных исследований популяции клеток, в которых наблюдается синтез вирусной ДНК уже в стадии развитой инфекции, а не при первичном инфицировании, клетки шиповатого слоя эпидермиса при переходе в зернистый слой оказываются наиболее активными в синтезе вирусной ДНК. Эта фаза жизненного цикла ВПЧ включает в себя как бы второй этап экспансии вирусной инфекции внутри эпидермиса. В результате оказывается сильно пораженным зернистый слой эпидермиса. Причем экспрессия поздних генов L1 и L2 на этом этапе отсутствует. Она наступает только на конечной стадии дифференцировки в роговом слое, где и наблюдается активная сборка зрелых вирусных частиц, их выделение из клеток и почкование прямо на поверхности кожи. Именно эти участки кожи инфекционно опасны в отношении контактного заражения. Последовательное размножение ВПЧ в отдельных слоях эпидермиса с окончательным почкованием в отживающих клетках рогового слоя представляет собой особый случай тесного сопряжения жизненного цикла вируса с физиологическим процессом дифференцировки и смены эпителиальных клеточных элементов эпидермиса или слизистых оболочек соответствующей локализации.
Иммунный ответ хозяина играет важную роль в предотвращении клинической манифестации ВПЧ-инфекции. ВПЧ вызывает как гуморальный, так и клеточный типы иммунного ответа. Клеточный иммунитет играет основную роль, как в персистенции, так и в спонтанном регрессе поражений, который может наступить через 6—8 мес. Это подтверждается данными о более высокой частоте ВПЧ-ассоциированных заболеваний у реципиентов трансплантата внутренних органов и ВИЧ-инфицированных, нарушении Т-клеточного иммунитета у больных с бородавками, снижении количества клеток Лангерганса в очагах цервикальной интраэпителиальной неоплазии и большом количестве CD4+ и CD8 Т-лимфоцитов в инфильтрате регрессирующих генитальных бородавок.
Роль клеточного звена иммунитета в патогенезе ВПЧ-инфекции убедительно подтверждена данными о полной ремиссии ВПЧ-ассоциированных заболеваний после специфической стимуляции Т-клеточного иммунного ответа на Е6 и Е7 (суперэкспрессия которых на клеточной поверхности возникает при интеграции ВПЧ в геном клетки). Онкогенный потенциал белков Е6 и Е7 проявляется через формирование комплексов со специальными белками, регулирующими клеточное деление, — р53 и Rb, которые обычно выполняют в клетке противоопухолевую функцию. В связанном с онкобелками состоянии они не способны выполнять эти функции, что вызывает снижение внутриклеточных противоопухолевых систем защиты. Инактивация р53 и Rb вызывает нарушения в клеточном цикле клетки, способствуя дальнейшей «генетической нестабильности» и развитию дополнительных генетических нарушений.
В зависимости от серотипа и активности вируса блокада противоопухолевых свойств этих белков происходит с разной силой: у вирусов с высоким онкогенным потенциалом комплексы Е6—р53 и Е7—Rb более стабильны, а инфицированные вирусом клетки неотвратимо становятся раковыми.
Эпидемиология
Инфицирование ВПЧ половых органов (как и кожных покровов в целом) происходит при наличии микротравм (механическая травматизация во время полового контакта, бактериальные микроповреждения и т. д.). При этом следует учитывать, что резервуаром ВПЧ-инфекции могут служить уретра, семенная жидкость и предстательная железа.
Поскольку генитальная ВПЧ-инфекция передается половым путем, она, как и другие уретрогенитальные ИППП, часто бывает многоочаговой и ассоциированной (более чем с одним типом ВПЧ и/или с другими возбудителями ИППП). Одним или более типами ВПЧ инфицировано не менее 50% взрослых, живущих активной половой жизнью, причем в большинстве случаев генитальная ВПЧ-инфекция у них является нераспознанной, протекающей субклинически или асимптомно. Генитальная ВПЧ-инфекция имеет высокую контагиозность и при обретается во время первых нескольких половых контактов, заражение же при однократном половом контакте происходит примерно в 60% случаев. Косвенно о высокой контагиозности ВПЧ-инфекции свидетельствуют данные о выявлении в 65—70% случаев генитальных бородавок при обследовании обоих половых партнеров. Среди лиц, живущих активной половой жизнью, особенно в возрасте до 30 лет, ВПЧ-инфекция с одинаковой частотой поражает и мужчин, и женщин. В то же время наиболее серьезные поражения она вызывает у женщин: по данным ВОЗ, в мире ежегодно регистрируется 600 тыс. случаев рака шейки матки, и, несмотря на проводимое лечение, 45—50% больных от него умирают.
В целом же частота ВПЧ-инфекции зависит от сексуального поведения: она повышается при раннем начале половой жизни и весьма распространена у женщин, ведущих активную половую жизнь с частой сменой половых партнеров. При этом ВПЧ-инфекция может поражать нормальный эпителий мочеполового тракта, превращая его в «вирусный резервуар». Таким образом, аногенитальные бородавки обычно возникают вскоре после полового контакта с новым партнером.
Пути передачи и инфицирования ВПЧ
- Половой путь передачи. Инфицирование ВПЧ происходит при генитально-генитальном, мануально-генитальном и орально-генитальном половых контактах.
- Вертикальный путь передачи. Частота передачи ВПЧ от матери плоду, по данным разных исследователей, разнится весьма существенно - от 4 до 87% , что зависит от чувствительности использованных методов диагностики (Роговская СИ., 2007). Как происходит трансмиссия вируса от матери плоду, до настоящего времени окончательно не выяснено.
Наиболее вероятны восходящая ВПЧ-инфекция околоплодных вод и плаценты, а также инфицирование через сперму во время зачатия. Возможна передача и при непосредственном соприкосновении (кожный контакт), а также при родах - заражение новорожденного от инфицированной матери. Описаны случаи ларингеального папилломатоза у детей, рожденных с помощью кесарева сечения. ДНК ВПЧ обнаруживается у 33% новорожденных в аспирате из носоглотки, а также в амниотической жидкости у ВПЧ-позитивных женщин.
3. Допустима, но не подтверждена, передача ВПЧ через нижнее белье, хирургические перчатки, инструменты для биопсии и другие предметы, обсемененные ВПЧ.
Вирус очень контагиозен и быстро размножается в организме человека. Инкубационный период составляет от 1 до 20 месяцев (обычно 3-6 месяцев), но может растягиваться на годы.
Пик частоты распространения ПВИ у женщин наблюдается в возрасте от 18 до 24 лет, частота выявления ПВИ у женщин моложе 24 лет в - 2 раза выше, чем у женщин старше 35 лет. По данным исследований последних лет, до 82% женщин считаются инфицированными уже через 2 года после сексуального дебюта (Brown D.R. et al., 2005), при этом даже при одном партнере 20% женщин заражены (Ley S. et al., 1991).
ВПЧ способен длительно находиться - персистировать и размножаться в поверхностном слое эпителия. В литературе имеются сведения о том, что внедрение ПВИ происходит на уровне незрелых клеток эпителия кожи и слизистых оболочек (базальный слой). Результатом этого внедрения является пролиферация клеток, но без продукции вирусных частиц, поскольку пролиферирующие клетки эпителия не способны поддерживать жизненный цикл вирусов. Полная репликация ПВЧ происходит только в высокоспециализированных клетках многослойного плоского эпителия: зернистых, шиповатых клетках кожи, поверхностных эпителиоцитах слизистой шейки матки. Динамика ВПЧ-инфекции заключается либо в ее регрессии, то есть элиминации вирусного пула клеток, либо в прогрессии, сопровождающейся включением ВПЧ-ДНК в клеточный геном и появлением злокачественной трансформации.
Наличие клинических проявлений и исход инфекции зависит от типа вируса.
Персистирующая инфекция, вызванная типами вируса низкого онкогенного риска (6, 11, 42, 43, 44, 73), вызывает образование остроконечных кондилом у мужчин и женщин, а также диспластические изменения шейки матки, вульвы и влагалища низкой степени, требующие лечения. Кондиломатоз развивается через 2-3 месяца после инфицирования ВПЧ, в 20-30% случаев наступает самоизлечение, а приблизительно у 30% больных наблюдаются рецидивы. Персистирующая папилломавирусная инфекция заканчивается раком в 1,5% случаев.
Типы ВПЧ высокого онкогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68) способны вызывать злокачественную трансформацию эпителия шейки матки, вульвы и влагалища, приводящую к инвазивному раку. Цервикальная интраэпителиальная неоплазия 2-3-й степени возникает в большинстве случаев в течение 6 месяцев - 3 лет после инфицирования ВПЧ. Развитие цервикальной карциномы в большинстве случаев происходит в течение 10 лет.
Факторы риска инфицирования ВПЧ:
- Раннее начало половой жизни;
- наличие большого числа и частая смена половых партнеров;
- высокая распространенность инфекций, передавающихся половым путем;
- молодой возраст;
- курение, алкоголизм;
- беременность;
- эндометриоз;
- эндогенные факторы (авитаминоз, изменение иммунного статуса)
Классификация ВПЧ-ассоциированных поражений нижнего отдела гениталий (СИ. Роговская, 2005)
- 1. Клинические формы (видимые невооруженным глазом):
- экзофитные кондиломы (типичные остроконечные, папиллярные, папуловидные и др.);
- Симптоматические CIN
2. Субклинические формы (не видимые невооруженным глазом, бессимптомные, выявляемые только при кольпоскопии и/или цитологическом или гистологическом исследовании):
- плоские кондиломы (типичная структура с множеством койлоцитов);
- малые формы (различные изменения многослойного плоского и метапластического эпителия с единичными койлоцитами);
- инвертированные кондиломы с локализацией в криптах;
- кондиломатозный цервицит и вагинит
- 3. Латентные формы (отсутствие клинических, морфологических и гистологических изменений при обнаружении ДНК ВПЧ)
- 4. Цервикальная интраэпителиальная неоплазия (CIN) или плоскоклеточные интраэпителиальные поражения (SIL) и рак шейки матки:
- CIN I - слабая дисплазия с койлоцитозом, дискератозом или без них;
- CIN II - умеренная дисплазия с койлоцитозом, дискератозом или без них;
- CIN III — тяжелая дисплазия или карцинома in situ с койлоцитозом, дискератозом или без них;
- микроинвазивная плоскоклеточная и железистая карцинома
Согласно терминологической системе Бетесда 2001г., предполагается разделение всех плоскоклеточных интраэпителиальных поражений (SIL) на две группы:
- плоскоклеточноые поражения низкой степени (LSIL) являются морфологическим отражением продуктивной вирусной инфекции и включают койлоцитоз и другие цитологические признаки ВПЧ, а также легкую дисплазию (те. CIN I). Точная цитологическая дифференцировка ВПЧ- эффекта и CIN I затруднена.
- Плоскоклеточные интроэпителиальные поражения высокой степени (HSIL) часто связаны с вирусной персистенцией, высоким риском прогрессии и включают в себя умеренную, и тяжелую дисплазию, и CIS (те. CIN I и CIN III).
Клиника
Инкубационный период при генитальных бородавках обычно варьирует от 1 до 3 мес, но нередко бывает более продолжительным. Важно учитывать, что в большинстве случаев ВПЧ-инфекция не манифестирует, оставаясь асимптомной. Прогрессия ВПЧ-инфекции высокого онкогенного риска в цервикальную, анальную или кожную дисплазию и рак in situ обычно происходит в сроки от 5 до 30 лет (и редко в сроки, не превышающие 1 года).
Манифестация генитальной ВПЧ-инфекции сопровождается появлением генитальных бородавок, тогда как ее субклиническая форма обнаруживается только с помощью проведения пробы с 3% уксусной кислотой в виде мелких плоских бородавок или устанавливается на основании характерной гистологической картины. Отсутствие же клинических и гистологических признаков инфекции при выявлении ДНК ВПЧ свидетельствует о латентной или асимптомной инфекции.
Спектр клинических проявлений генитальной ВПЧ-инфекции варьирует от субклинических проявлений до рака шейки матки.
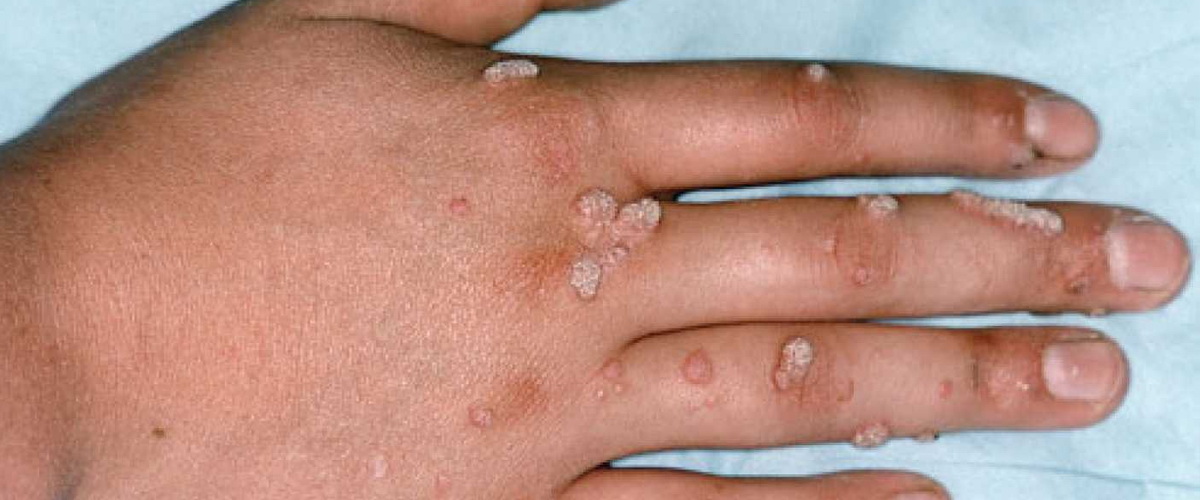
Наиболее частым клиническим проявлением ВПЧ-инфекции являются ге-нитальные бородавки, которые обычно возникают в местах трения и травматизации при половом контакте. Чаще у больного имеются от 5 до 15 генитальных бородавок, реже они бывают единичными. Слияние очагов в бляшки обычно происходит при иммуносупрессии и сахарном диабете.
У женщин поражаются: уздечка половых губ, половые губы, клитор, уретра, лобок, промежность, перианальная область, преддверие влагалища, вход во влагалище, девственная плева, влагалище, шейка матки. Наружное отверстие уретры у женщин поражается в 4—8% случаев, более глубокое поражение мочеиспускательного канала вызывает явления упорно протекающего уретрита. Больные жалуются на неприятные ощущения при мочеиспускании, боль внизу живота и наружных половых органов.
Анальные бородавки чаще встречаются у лиц, практикующих анальный секс, и редко располагаются выше зубчатой линии прямой кишки.
Улиц, практикующих орально-генитальные контакты, генитальные бородавки могут поражать губы, язык, небо.
Клинически выделяют 4 типа генитальных бородавок.
Остроконечные кондиломы — бородавчатые фиброэпителиальные образования, состоящие из большого числа сливающихся узелковых элементов и выростов, напоминающих цветную капусту. Поражают слизистые оболочки головка полового члена, наружное отверстие уретры, внутренний листок крайней плоти, малые половые губы, вход во влагалище, шейку матки, анус и анальный канал), реже — ороговевший эпителий (паховая область, промежность, пери-анальная область).
Кератотическые бородавки имеют роговой вид, часто напоминают цветную капусту или себорейный кератоз; обычно располагаются на сухой коже (ствол полового члена, мошонка, половые губы).
Папулезные бородавки имеют куполообразную форму диаметром 1—4 мм, гладкую поверхность (менее роговую, чем кератотические), цвет сырого мяса, располагаются на полностью ороговевшем эпителии.
Плоские бородавки — пятнистые или слегка приподнятые, обычно невидимые невооруженным глазом; располагаются на частично или полностью ороговевшем эпителии.
Генитальные бородавки обычно ассоциируются с ВПЧ низкого онкогенного риска: наиболее часто (в 80%) с ВПЧ-6, который выявляется у иммунокомпетентных людей; реже — с ВП4-11, причинным агентом генитальных бородавок при иммуносупрессии. Именно с ним связано развитие анальных бородавок у пассивных гомосексуалистов.
Генитальные бородавки обычно бессимптомны и часто случайно выявляются при осмотре или на основании Pap-мазка. В связи с этим больные вначале не предъявляют жалоб на связанный с ними дискомфорт. Однако крупные, травмированные, изъязвленные или подвергшиеся вторичной инфекции бородавки сопровождаются зудом, болью, отделяемым, дурным запахом, а уретральные бородавки у мужчин — могут вызывать раздвоение струи мочи и даже обструкцию уретрального отверстия.
Следует особо отметить, что в ряде случаев генитальные или анальные бородавки могут вызывать чувство беспокойства, вины, раздражения, снижают самооценку и вызывают тревогу по поводу возможности иметь детей и риска заболевания раком.
Большую опасность генитальные бородавки представляют при беременности. В этот период они могут быть васкуляризированными и, быстро увеличиваясь, закрывать половые пути матери; после родов этот процесс часто регрессирует спонтанно. Перинатальное заражение ВПЧ-инфекцией может привести к ларингеальному и генитальному папилломатозу у младенцев и детей.
Папилломатоз гортани является редким, но тяжелым клиническим проявлением ВПЧ-инфекции, потенциально угрожающим жизни. Им страдают как новорожденные, так и взрослые.
Ювенилъный папилломатоз гортани — заболевание, чаще всего обусловленное перинатально приобретенной ВПЧ-инфекцией низкого онкогенного риска- ВПЧ 6-го и 11-го типов. Это форма рецидивирующего респираторного папилломатоза — самая частая опухоль гортани у детей. Пик его частоты приходится на возраст от 2 до 5 лет, а также на молодой возраст. В 28% случаен он встречается в первые 6 мес. жизни. Бородавки развиваются в верхней части дыхательного тракта, обычно в гортани и на поверхности голосовых складок, иногда приводя к обструкции дыхательных путей. Чаще всего использующийся для этого метод лечения - лазерное удаление под общей анестезией — обычно не предотвращает рецидива, развитие которого сопровождается распространением инфекции в нижние отделы дыхательных путей.
У некоторых больных, особенно с нарушением клеточного иммунитета (ВИЧ-инфекция, иммуносупрессивная терапия, болезнь Ходжкина) или беременностью, развиваются очень крупные генитальные бородавки — этот процесс носит название гигантская кондилома Бушке-Левенштейна. Эта предраковая инвазивная и деструктирующая опухоль ассоциируется с ВПЧ-6 и ВПЧ-11.
ВПЧ-инфекция, обусловленная типами вируса высокого онкогенного риска (ВГТЧ-16 и ВПЧ-18), является этиологическим агентом предраковых поражений и рака аногенитальной области, которые представляют собой довольно гетерогенную группу заболеваний, включающую в том числе бовеноидный папулез, генитальную интраэпителиальную неоплазию, рак шейки матки, реже — рак полового члена, влагалища, вульвы, ануса. Связанные с этими типами ВПЧ-поражения, а также их трансформация в рак чаще происходят на фоне иммуносупрессии.
Предраковыми дерматозами, индуцированными ВПЧ высокого онкогенного риска, являются бовеноидный папулез (отмечается у лиц 25—35 лет) и болезнь Боуэна (развивается в возрасте 40—50 лет), которые также вызывают «цервикальную интраэпителиальную неоплазию» (CIN) на всю толщину слизистой (CIN III степени).
Бовеноидный папулез ассоциируется с ВПЧ-16, а также с другими типами ВПЧ — 1, 6, 11, 18, 31—35, 39, 42, 48, 51-54 и проявляется куполообразными и плоскими папулами и пятнами с гладкой, бархатистой поверхностью; цвет элементов в местах поражения слизистой коричневатый или оранжево-красный, серовато-белый, а поражения на коже имеют цвет от пепельно-серого до коричневато-черного. Бовеноидный папулез обычно развивается у мужчин, имеющих множество половых партнеров. У половых партнерш таких пациентов выделяется инфекция ВПЧ шейки матки и цервикальной интраэпителиальной неоплазии. Течение бовеноидного папулеза обычно доброкачественное, нередко со спонтанной инволюцией элементов; тенденция к инвазивному росту отмечается редко. В то же время описаны случаи местного рецидивирования после нерадикального хирургического удаления. У некоторых больных бовеноидный папулез может персистировать годами, трансформируясь (особенно у лиц пожилого возраста и/или лиц с наличием иммуносупрессии) в болезнь Боуэна и плоскоклеточный рак.
У 25% женщин генитальные бородавки возникают не только на наружных половых органах, но и на шейке матки и во влагалище. В подавляющем большинстве случаев это плоские бородавки, служащие проявлением цервикальной или вагинальной интраэпителиальной неоплазии, трансформирующейся в рак шейки матки.
Ранние неопластические изменения в пределах естественного цервикального эпителия отмечались еще в 1910 г. J. С. Robin при описании начальной формы рака и характеризовались полным замещением нормального многослойного плоского эпителия атипичными клетками шиповатого слоя, что в настоящее время укладывается в понятия дисплазии и рака in situ. В дальнейшем для характеристики таких поражений было принято положение, согласно которому дисплазия и рак in situ шейки матки формируют непрерывный патологический процесс. Позже для обозначения дисплазии различной степени тяжести был принят термин «цервикальная интраэпителиальная неоплазия» (CIN) и охарактеризованы морфологические стадии прогрессии рака шейки матки (CIN I, CIN II, CIN III/ CIS). При этом дисплазия без лечения может наблюдаться в течение длительного времени и даже спонтанно регрессировать, хотя со степенью прогрессии и возрастом шансы на это уменьшаются и в сроки от 2 до 10 лет данные предраковые поражения могут привести к инвазивному раку шейки матки. Многочисленными эпидемиологическими и лабораторными данными было установлено, что в 100% случаев первичным событием в патогенезе рака шейки матки является инфицирование ВПЧ при половом контакте (при этом в плоскоклеточном раке шейки матки в основном присутствуют ВПЧ-16, а в аденокарциномах и низкодиффе-ренциро-ванных опухолях - ВПЧ-18).
В целом же, как оказалось, до 80—90% случаев инфицирования ВПЧ заканчиваются спонтанным выздоровлением, однако в 10% случаев развивается персистирующая инфекция, которая и запускает механизмы злокачественной трансформации эпителиальных клеток.
Таким образом, инфицирование эпителиальных клеток ВПЧ является необходимым, но недостаточным событием для развития рака. Как показали результаты наших исследований, для формирования необратимой неоплазии необходимы: активная экспрессия генов Е6 и Е7, причем высокоонкогенных типов ВПЧ-16 и ВПЧ-18, индукция метаболических механизмов конверсии эс-традиола в 16а-ОН, а также индукция множественных повреждений хромосомной ДНК в инфицированной клетке, которая завершает процесс перерождения. При первой стадии неоплазии CINI наблюдается активная репликация вируса и его бессимптомное выделение. Превращение CINI в инвазивный рак происходит с очень высокой частотой и, как правило, сопровождается интеграцией вирусной ДНК в геном клетки хозяина, причем опухолевая трансформация возникает с большей вероятностью при взаимодействии ВПЧ с другими канцерогенными или инфекционными агентами (вирус простого герпеса 2-го типа, С. trachomatis, цитомегаловирусы). При этом важным фактором канцерогенеза является способность белков Е7 и Е6, кодируемых геномом ВПЧ, связывать и нейтрализовывать полипептиды ретинобластомы и р53, контролирующие клеточную пролиферацию.
По данным литературы, от 32 до 50% ВПЧ-инфицированных женщин имеют С IN, причем по итогам 4-летних наблюдений ВПЧ-инфекция в 15—20% случаев заканчивается той или иной онкологической патологией генитальной сферы. В связи с этим в настоящее время понятие о ВПЧ-индуцированном раке было распространено на всю систему нижнего отдела гениталий. В частности, выделяют «вагинальную интраэпителиальную пеоплазию» (VIAN) и «вульварную интраэпителиальную неоплазию» (VIN).
Как оказалось, примерно у 1/3 женщин с вульварной внутриэпителиальной неоплазией обнаруживается цервикальная внутриэпителиальная неоплазия и/или вагинальная внутриэпителиальная неоплазия.
Иногда эти процессы протекают бессимптомно, но при наличии инфекций мочеполового тракта сопровождаются зудом, выделениями из влагалища, болями внизу живота и т. д.
Течение заболевания и прогноз
Без лечения генитальные бородавки могут спонтанно инволюционировать, длительно персистировать или увеличиваться в размере и количестве, трансформируясь в рак. При этом спонтанной инволюции обычно подвергаются недавно появившиеся очаги поражения. Не следует забывать о том, что больной также нередко может инфицироваться новыми для него типами ВПЧ. Реинфекция одним и тем же типом ВПТ, однако, встречается не часто, возможно благодаря приобретенному иммунитету.
Прогноз при ВПЧ-инфекции зависит от ее типа, а также от сопутствующих заболеваний. Что касается рака шейки матки, то различия между ВПЧ высокого онкогенного риска не влияют на его течение и частоту метастазирования, однако наличие ВПЧ-18 и -16 коррелирует с плохим прогнозом на ранних стадиях; кроме того, прогностическим фактором при раке шейки матки является возраст, т. к. для молодых женщин прогноз хуже.
Диагностика ПВИ
- 1. Клинико-визуальный метод является одним из наиболее распространенных методов в диагностике ВПЧ-инфекции. С помощью рутинного осмотра ШМ и влагалища с добавлением теста с 3-5% уксусной кислотой и раствором Люголя выявляется большинство выраженных патологических состояний шейки матки.
- 2. Кольпоскопия представляет собой высокоинформативный и недорогой метод ранней диагностики ВПЧ, без которого сегодня невозможно представить обследование женщины с гинекологической патологией. Наиболее популярной разновидностью его является расширенная кольпоскопия, включающая в себя осмотр и ревизию состояния слизистой оболочки шейки матки, влагалища и вульвы при увеличении с помощью микроскопа в 7-30 раз и применения некоторых эпителиальных тестов, при которых оценивается реакция тканей в ответ на их обработку различными медикаментозными средствами.
- 3. Цитологический метод диагностики
Цитологический скрининг признан классическим методом и рекомендован ВОЗ для проведения в масштабах национальных программ. Чувствительность цитологического метода исследования, по данным разных авторов, составляет 66-83%, специфичность - 60-85% . Подсчитано, что скрининг женщин в возрасте 25-64 лет с интервалом в 5лет может привести к снижению смертности от РШМ на 84%.
Наиболее качественные препараты с использованием взятого цитологического материала можно получить при применении жидкостной цитологии, анализ которой можно эффективно проводить с помощью компьютера. Собранные с помощью цервикальной щетки клетки помещаются в жидкую консервированную среду. В лаборатории тонкий слой суспензии помещается на стекло для изучения. Оставшийся образец сохраняется для проведения тестирования на ВПЧ. Данные свидетельствуют, что методика жидкостной цитологии уменьшает число ложноотрицательных результатов по сравнению с ПАП-тестом и повышает выявляемость цервикального рака.
- Молекулярно-биологические методы диагностики, направленные наобнаружение мельчайших частиц ДНК вируса папилломы в материале.
Методы обнаружения ДНК вирусов папилломы человека
| Категории методов | Название методов |
| Неамплификационные | Дот-блот, саузерн-блот-гибридизация, гибридизация in situ на фильтре и в ткани |
| Амплификационные |
Полимеразная цепная реакция - ПЦР, лигазная цепная реакция - ЛЦР |
| Сигнальные амплификационные |
Система гибридной ловушки - Digene Hybrid Capture Sustem II |
В настоящее время в развитых странах внедрен метод, позволяющий определить вирусную нагрузку - ВПЧ Digene - тест, который имеет несомненные преимущества, так как позволяет не только выявить 13 высокоонкогенных типов ВПЧ, но и определить клинически значимую концентрацию ДНК в ткани, которая может служить прогностическим критерием развития заболевания и определить тактику врача в каждой конкретной ситуации.
5. Гистологический метод диагностики
Диагностика
Лабораторная диагностика ВПЧ-инфекции проводится на основании цитологического, гистологического исследования биоптатов, определения антител к ВПЧ, обнаружения ДНК ВПЧ и онкобелка Е7.
Весьма важным также является обследование больного на наличие сопутствующих ИППП. Генитальные бородавки в большинстве случаев ассоциировались с другими урогенитальными инфекциями, наиболее часто - с урогенитальным хламидиозом. По нашим данным, у 25783 взрослых пациентов лаборатории ПЦР Москвы папилломавирусная инфекция высокого онкогенного риска обнаруживалась в 29,6%, низкого риска — в 13,3%, С. Trachomatis — в 6,1%, Micoplasma hominis — в 14%, Micoplasma genitalium — в 2,6%, N. gonorrhoeae — в 2,6%, G. vagina Us — в 39,5%, вирус простого герпеса человека 1-го и 2-го типов - в 11,7%, С. albicans — в 18,3%.
Клинический осмотр наружных половых органов следует проводить при хорошем освещении с использованием для обнаружения мелких элементов лупы. Для осмотра губок уретры их можно вывернуть с помощью ватного тампона. Эндоуретральные генитальные бородавки можно выявить только при уретроскопии. Каждому больному с наличием генитальных бородавок следует обследовать промежность и перианальную область. При наличии анальных бородавок проводят аноскопию до зубчатой линии.
Для выявления субклинической генитальной ВПЧ-инфекции, а также для определения места прицельной биопсии поражения, вызванного ВПЧ, обрабатывают 3% раствором уксусной кислоты, вследствие чего они на несколько минут становятся серебристо-белыми. Этот метод не подходит для скрининга на ВПЧ и может использоваться в сочетании с кольпоскопией. Ложноположительные результаты при этом методе обычно являются следствием воспалительных процессов; склероатрофического лихена, красного плоского лишая, псориаза, балантопостита, вульвовагинита, экземы, генитального герпеса, микротравм; при этом края пятен бывают белесоватыми, рваными и неровными.
Кольпоскопия и биопсия показаны всем женщинам с цервикальной интра-эпителиальной неоплазией класса II (CIN II) или класса III (CIN III) независимо от подтверждения у них наличия ВПЧ-инфекции.
Проведение рутинных исследований по Папаниколау (Pap-мазки) для диагностики ВПЧ-инфекции не рекомендуется. Кольпоскопия применяется у женщин с подозрением надисплазиюдля определения границ биопсии, но также не показана для рутинной диагностики ВПЧ.
Цитологическое исследование Pap-мазков при ВПЧ-инфекции выявляем пойкилоциты, дискератоз, акантоз, паракератоз в сочетании с гиперплазией базального и парабазального слоев эпидермиса. При ненормальных Рар-мазках важно проведение тестирования на ДНК ВПЧ.
Цитологические исследования позволяют диагностировать только клиническую и субклиническую формы инфекции, существует возможность появления ложноотрицательных результатов при наличии плоскоклеточных интра-эпителиальных поражений высокой степени тяжести (инвазивный рак от 15 до 55%, прединвазивный рак от 20 до 70%), а чувствительность указанного метода варьирует от 50 до 80%.
При гистологическом исследовании генитальных бородавок обнаруживается умеренное утолщение готового слоя с папилломатозом, паракератозом и акантозом; могут присутствовать фигуры митоза. Диагностически важным считается наличие в глубоких участках мальпигиева слоя койлоцитов — больших эпителиальных клеток с круглыми гиперхромными ядрами и выраженной перинуклеарной вакуолизацией.
Имеющиеся серологические тесты не удовлетворительны для клинической диагностики, но могут быть полезны для эпидемиологического исследования.
В настоящее время широкое распространение получил метод типирования ВПЧ с помощью полимеразной цепной реакции. Метод имеет большую диагностическую значимость и позволяет идентифицировать отдельные типы ВПЧ. Однако использование этого метода как диагностического критерия для неопластических процессов шейки матки приводит к значительной гипердиагностике, т. к. в большинстве случаев инфицирование имеет кратковременный характер и заканчивается спонтанным выздоровлением и элиминацией вируса. Таким образом, положительный результат при лабораторном исследовании на ДНК ВПЧ не позволяет в большинстве случаев прогнозировать развитие цервикального рака. Однако он имеет большую прогностическую значимость, особенно если на фоне ВПЧ-инфекции уже имеется картина дисплазии эпителия шейки матки, и позволяет говорить о степени канцерогенного риска.
Весомость этого метода возрастает при динамическом наблюдении для определения риска рецидива или прогрессирования заболевания. Чувствительность и специфичность значительно увеличиваются при использовании цитологического метода и ВПЧ-тестирования комплексно, особенно у больных с сомнительными цитологическими данными.
Важность выявления ДНК ВПЧ и типирования вируса обусловлена тем, что у 15-28% женщин с наличием ДНК ВПЧ «высокого риска» (при нормальной цитологии) в течение 2 лет развивается сквамозная интраэпителиальная неоплазия, а у женщин с отсутствием ДНК ВПЧ заболевание развивается лишь в 1—3% случаев.
Созданы наборы реагентов, предназначенные для обнаружения и биопсийных гистологических препаратах ДНК ВПЧ различных типов, интегрированных у хромосомы инфицированных клеток. Способ обнаружения — специфическая гибридизация элементов вирусного генома с олигонуклеогидными зондами, модифицированными биотином, с последующим присоединением к зондам комплекса стрептавидина и щелочной фосфатазы. В результате этого при наличии вируса образуется окрашенный продукт щелочной фосфатазы, который регистрируется с помощью светового микроскопа.
Определение онкобелка Е7 в цервикальном материале
Интеграция ДНК ВПЧ в геном клеток сопровождается двумя молекулярными событиями.
Встраивание вирусной ДНК в хромосому всегда сопровождается нарушением структуры гена Е2, который является репрессором Е7.
При интеграции ДНК-вируса синтез белка Е2 прекращается вследствие нарушения структуры соответствующего гена, и активируется синтез белка Е7.
Таким образом, факт интеграции вирусной ДНК может быть зарегистрирован или изучением структуры гена Е2 (эти методы разрабатываются нами, однако в настоящее время они слишком трудоемки для клинических лабораторий), или измерением уровня синтеза онкобелка Е7.
Наличие онкобелка Е7 в цервикальных пробах может рассматриваться как однозначное свидетельство начавшегося процесса малигнизации эпителиальных клеток, содержащих интегрированную копию геном; этот белок в тканях не синтезируется. Его происхождение полностью связано с жизненным циклом интегративной формы ВПЧ-инфекции. Также преимуществом метода является то, что берется материал непосредственно из органа-мишени.
Онкобелок Е7 в цервикальном материале определяется методом иммуноферментного анализа. С этой целью созданы и опробованы специальные тест-системы.
Измерение уровня онкобелка Е7 в цервикальных пробах позволяет ответить на следующие вопросы.
Определение стадии развития вирусной инфекции. Повышенный синтез онкобелка Е7 указывает на интегративную фазу инфекционного процесса, при которой очень мала вероятность спонтанной ремиссии.
Уровень Е7 достоверно коррелирует с агрессивностью зарождающегося опухолевого процесса и может рассматриваться как неблагоприятный прогностический признак.
Онкобелок Е7 является мощным иммуносупрессивным агентом, существенно снижая эффективность таких иммунокорригирующих методов лечения, как интерферонотерапия, использование индукторов интерферона и иммуномодуляторов.
Принципы лечения ПВИ и возможности профилактики
Специфического противовирусного препарата для подавления ПВИ не существует. Задача терапии - устранение клинических и субклинических форм ПВИ. Два основных направления терапии - удаление кондилом и атипически измененного эпителия и стимуляция противовирусного иммунного ответа.
- Деструктивные методы:
- физические (хирургическое иссечение; электрохирургические методы; криотерапия; лазеротерапия; радиоволновой метод);
- химические (азотная кислота; трихлоруксусная кислота (ТХУ); солкодерм)
- Цитотоксические препараты: подофиллин (ПФ); подофиллотоксин (ПФТ); 5-фторурацил
- Иммунологические методы: ?-, ?-, g-интерфероны
- Комбинированные методы: сочетанное применение различных методов
Эффективность терапии
Различные терапевтические методы в 50-95% случаев эффективны в отношении экзофитных генитальных кондилом. Уровень рецидивирования составляет примерно 25% в течение трех месяцев после окончания курса лечения. Это вызвано реактивацией инфекции в очагах или переходом субклинических (скрытых) форм в активные (клинические). Поэтому после удаления папилломатозных разрастаний для профилактики рецидива ПВИ необходима местная и общая терапия противовирусными препаратами, индукторами интерферона, неспецифическими иммуномодуляторами. ПВИ является сексуально-трансмиссивным заболеванием, поэтому обследование и лечение необходимо проводить обоим партнерам, а на период терапии и ближайшие 6-9 месяцев рекомендовать барьерные методы контрацепции.
Проведение мероприятий в отношении источников ВПЧ затруднено. Проведенное лечение не гарантирует прекращения инфекционного процесса и, соответственно, не предотвращает выделения вируса из организма больного.
Меры по предотвращению реализации механизма передачи ВПЧ сводятся к санитарно-просветительской работе, направленной на профилактику раннего сексуального дебюта, на пропаганду здорового образа жизни, моногамных отношений, отказа от вредных привычек и т.п. Применение барьерных средств контрацепции лишь снижает риск развития рака шейки матки и экзофитных кондилом, но не обеспечивает надежной защиты от ВПЧ-инфекции и ее последствий.
Вторичная профилактика рака шейки матки предполагает раннее выявление и лечение лиц, имеющих предраковые изменения шейки матки, с целью предупредить в последующем развитие опухоли.
Основываясь на опыте различных стран по организации скрининга РШМ, предлагаются следущие рекомендации для проведения профилактическиг программ в России:
- Возраст начала скрининга - 25лет
- Возраст, в котором не целесообразно продолжать скрининг – 65лет
- Интервалы при проведении скрининга – каждые 3 года у женщин моложе 50 лет и каждые 5 лет у женщин в возрасте 50-65 лет
- Специальные группы пациенток:
- - Женщины с тотальной гистерэктомией по поводу доброкачественных заболеваний матки
- - Женщины с субтотальной гистерэктомией
- - Женщины с указанием на CIN I, CIN II в анамнезе
Схемы ведения пациенток с результатами первичного скрининга выглядят следующим образом:
Тестирование на ВПЧ ДНК через 5 лет
ВПЧ ДНК-тест и цитология через 6-12 мес.
Скрининговые программы, направленные на выявление РШМ, могут значительно снизить заболеваемость и смертность от этого заболевания. Эффективные программы, нацеленные на соответствующие группы населения и использующие чувствительные и специфичные скрининговые тесты, способны обеспечить адекватное наблюдение за женщинами с сомнительными или позитивными результатами. Но самая эффективная скрининговая программа не может искоренить инфекцию ВПЧ, которая остается основной причиной развития рака шейки матки. Именно по этому профилактическая массовая вакцинация против ВПЧ дает обоснованную надежду и может быть эффективна в борьбе с РШМ в глобальном масштабе.
Первичная профилактика заболеваний, ассоциированных с папилломавирусной инфекцией, заключается в снижении вероятности или предотвращении заражения, что достигается путем реализации комплекса профилактических и противоэпидемических мероприятий.
Наиболее эффективным средством первичной профилактики ВПЧ-инфекции является вакцинация как способ воздействия на третье звено эпидемического процесса - восприимчивое население.
Бивалентная вакцина Цервирикс (против ВПЧ 16 и 18 типов) и квадривалентная вакцина Гардасил против ВПЧ 6,11,16,18 типов является вакцинами против рака шейки матки и предраковых заболеваний вульвы, влагалища и шейки матки.
Квадривалентная вакцина Гардасил против ВПЧ 6, 11, 16, 18 типов зарегистрирована более чем в 90 странах мира, в том числе в Российской Федерации - с 2006 года.
Применение вакцины Гардасил рекомендовано:
- Всемирной Организацией Здравоохранения (ВОЗ, Dec. 12, 2006)
- Экспертным Советом по Лекарственным Препаратам Австралии(РВАС, 2006)
- Американской Коллегией Акушеров и Гинекологов (ACOG)
- Обществом Медицины Подросткового Возраста (SAM)
Квадривалентная вакцина Гардасил включена в национальные календари профилактических прививок в 29 странах мира (Аргентина, Бермуды, США, Канада, Греция, Австралия, Израиль, Гонконг, Чехия, Словакия, Польша, Великобритания, Германия, Италия, Франция, Испания, Норвегия, Швеция, Швейцария, Бельгия, Дания, Люксембург, Лихтенштейн и др.)
В 6 странах (Австрия, Нидерланды, Гренландия, Новая Зеландия, Кипр, Алжир) вакцинация проводится и мальчикам и девочкам.
Основополагающим принципом для принятия решения национальными органами по иммунизации разных стран о вакцинации был охват детей, подростков и молодых женщин как можно раньше и как можно шире.
В настоящее время вакцинопрофилактика ВПЧ-инфекции в России направлена на создание индивидуального иммунитета у подростков и женщин в возрасте до 26 лет.
Организация иммунопрофилактики папилломавирусной инфекции среди этих групп населения позволит существенно снизить заболеваемость раком шейки матки и другими онкологическими заболеваниями, обусловленными ВПЧ 6, 11, 16, 18 типов, а также генитальным кондиломатозом.
Показания: профилактика предраковых диспластических состояний у детей и подростков в возрасте от 9 до 17 лет и у молодых женщин в возрасте от 18 до 26 лет: S рака шейки матки S рака вульвы, рака влагалища
S генитального кондиломатоза, предраковых дисплазий (AIS, CIN 2/3, VIN 2/3, VaIN 2/3, CIN1)
Вакцинацию рекомендуется проводить лицам обоих полов в возрасте от 9 до 17 лет (женщинам - до 26 лет), не инфицированным ВПЧ типов 6,11,16, 18, для предотвращения заражения и развития заболеваний, ассоциированных с папилломавирусной инфекцией данных типов. Для достижения наибольшего эффекта полный курс вакцинации необходимо провести до первого сексуального контакта.
Разовая доза вакцины для всех возрастных групп составляет 0,5 мл.
Квадривалентную вакцину вводят внутримышечно в дельтовидную мышцу или переднелатеральную область бедра. Нельзя вводить внутривенно.
Рекомендуемый курс вакцинации состоит из 3-х доз и проводится по схеме (0-2-6 мес): первая доза - в назначенный день; вторая доза - через 2 мес после первой; третья доза - через 6 мес после первой.
Допускается ускоренная схема вакцинации, при которой вторая доза вводится через 1 мес, а третья - через 3 мес после второй прививки.
При нарушении интервала между прививками курс вакцинации считается завершенным, если три вакцинации проведены в течение одного года.
Выполнение полного курса вакцинации обеспечивает защиту против вирусов 6, 11,16 и 18 типов на уровне 99-100% .
Вакцинация позволит предотвратить экономический ущерб, наносимый ассоциированными с инфекцией ВПЧ заболеваниями. По экспертным оценкам (данные В.П. Казаченко, д.м.н., профессора гинекологического отделения ГУ «РОНЦ им Н.Н. Блохина»), стоимость комплексного лечения одного случая рака шейки матки в Российской Федерации составляет около 1,1 млн. руб., а одного случая лечения дисплазии шейки матки различных степеней тяжести (Г.Н. Минкина, д.м.н., профессор кафедры гинекологии МГМСУ) находится в диапазоне от 40 до 100 тыс. руб.
Для расширения объема специфической иммунопрофилактики папилломавирусной инфекции следует повышать уровень знаний врачей по проблемам профилактики инфицирования ВПЧ, проводить образовательные программы среди детей, подростков и взрослых, разъяснять целесообразность вакцинации.
Список литературы
- Адаскевич В.П., Инфекции, передаваемые половым путем., М. 2002.
- Бебнева Т.Н., Прилепская В.Н. Папилломавирусная инфекция и патология шейки матки// Гинекология.2001. Т.3.№3.С. 77-81.
- Вакцинальная профилактика рака шейки матки. М., 2008.
- Г.Н.Минкина. Квадривалентная вакцина Гардаксил: практические вопросы вакцинации.//Эффективная фармакотерапия в акушерстве и гинекологии. №4 2007.
- Казаченко В.П. Рак шейки матки // Современная онкология. 2001 Т. 2. №2. С. 2-4.
- Минкина Г.Н. Вакцинопрофилактика рака шейки матки и других заболеваний, ассоциированных с папилломавирусной инфекцией // Эпидеомиология и вакцинопрофилактика. 2007. №6(37). С. 47-51.
- Минкина Г.Н., Манухин И.Б., Франк Г.Ф., Предрак шейки матки. – М.: Аэрограф-медиа, 2001.-200с.
- Практическая гинекология. Ред.: академик РАМН Кулаков В.И., проф. Прилепская В.Н., М., 2006.
- Прилепская В.Н., Роговская С.И., Кондриков Н.И., Сухих Г.Т., Папилломавирусная инфекция: диагностика, лечение, профилактика., М. 2007.
- Профилактика рака шейки матки. Руководство для врачей. М., 2007.
- Рациональная фармакотерапия в акушерстве и гинекологии. Руководство для практикующих врачей, Ред.: Кулаков В.И., Серова В.Н., М., Литтерра, 2005, Т.IX, 1151c.
- Рогожская С.И. Вакцины против вируса папилломы человека: новые возможности профилактики цервикального рака // Гинекология. М., 2007. Т.9. №1. С.15-20.
- Рогожская С.И. Папилломавирусная инфекция у женщин и патология шейки матки// Руководство для практикующего врача. – М.: «ГЭОТАР-Медицина», 2005. 144с.
- Эффективная фармакотерапия в акушерстве и гинекологии №2, 2007.
